
コラム
若者に多い病気『過敏性腸症候群』とは?|久留米市の消化器内科・内視鏡内科

ガスでお腹が張っている、下痢や便秘も続いているけれど、どうしてこのような症状が続くのかわからずに困っている人はいませんか?
今回はそんな人に知ってほしい、過敏性腸症候群について詳しく解説します。
過敏性腸症候群とは?
過敏性腸症候群(Irritable bowel syndrome :IBS)は、大腸および小腸に潰瘍や腫瘍などの器質的異常がないにもかかわらず、下痢あるいは便秘などの便通異常と腹痛、腹部膨満感などのおなかの症状がある病気です。
日本における有病率は10~20%と報告されています。男性より女性に多く、年代別では思春期から壮年期までみられ、20~40歳代に好発します。男性は下痢型が多く、女性は便秘型、あるいは下痢と便秘を繰り返す混合型が多いと言われています。
過敏性腸症候群の発病あるいは症状が悪くなる原因としては身体的、精神的ストレスが大きく関与しています。生まれつきの性格あるいは育った環境などにより病気のもとが形成され、腸が敏感になります。そこに身体的、精神的ストレスが加わり、腸の機能異常が発生します。腸が痙攣して過剰に収縮したり、ゆるむことができなくなり、運動の異常が生じます。また、脳および腸の感覚が敏感となり、感覚の異常が発生します。運動の異常と感覚の異常から過敏性症候群の症状がでると考えられています。
過敏性腸症候群の原因
過敏性腸症候群の原因ははっきりとわかっていませんが、次のようなことが関連したり、きっかけとなったりしているのではないかと考えられています。
- 高カロリーや高脂肪の食事
- 小腸で吸収されにくい炭水化物を含む食事(小麦、乳製品、豆類、チョコレート、お茶、一部の人工甘味料、アスパラガス、ブロッコリー、あんずなど)
- 長い間何も食べないでいたのに急に食事を摂る、早食いである
- 感情的な要素(ストレス、不安、抑うつ、恐怖など)
- 身体的なストレス
- 下剤の使用
上記のようなことを普段していても必ず症状が出るわけではありません。過敏性腸症候群との関連性は、未だにはっきりとは解明されていないため、気になる人は避けておくのが望ましいでしょう。
過敏性腸症候群の症状

過敏性腸症候群は青年期から20代に発症する傾向があり、成人後期で発症が少なくなります。
また一度かかると「症状の発作を起こしては治まる」サイクルが不定期に繰り返される特徴があるのです。
なお、過敏性腸症候群の主な症状は次の通りです。
- 排便に伴う腹痛
- 排便することで緩和する腹痛
- 腹部膨満感
- 便に粘液が混じる
- 排便後の残便感
- ガス
- 吐き気
- 抑うつ
- 不安
- 睡眠障害
- 集中力の低下
どのような検査が必要で、どのように診断するのか。
過敏性腸症候群は、慢性的に腹痛と排便の異常が持続することと、器質的疾患が除外されることにより診断されます。国際的な診断基準としては、症状を中心とした2016年にできたRomeⅣ診断基準が広く用いられています。
<RomeⅣ診断基準>
下記の1ないし2項目以上を伴う繰り返す腹痛が、最近の3カ月において、平均少なくとも週に1回以上認める。
(1)排便と関連する
(2)排便の頻度の変化と関係する
(3)便の形状の変化と関係する
過敏性腸症候群は次の4つに分類されます。
便の形状によって分類が変わるのですが、便の形状は次のように定義づけられています。
過敏性腸症候群の治し方
過敏性腸症候群の治療において大切なことは、まずは病態を理解することです。なぜ今の症状が出ているかを理解することが治療の第一歩となります。そして生活の改善に努め、規則正しい生活が排便のリズムを作ります。100点をめざすのではなく75点をめざす75点主義の考え方や、1日20~30分間外を歩くことも症状の改善につながります。

- 過敏性腸症候群の分類や症状別に食事についての留意点
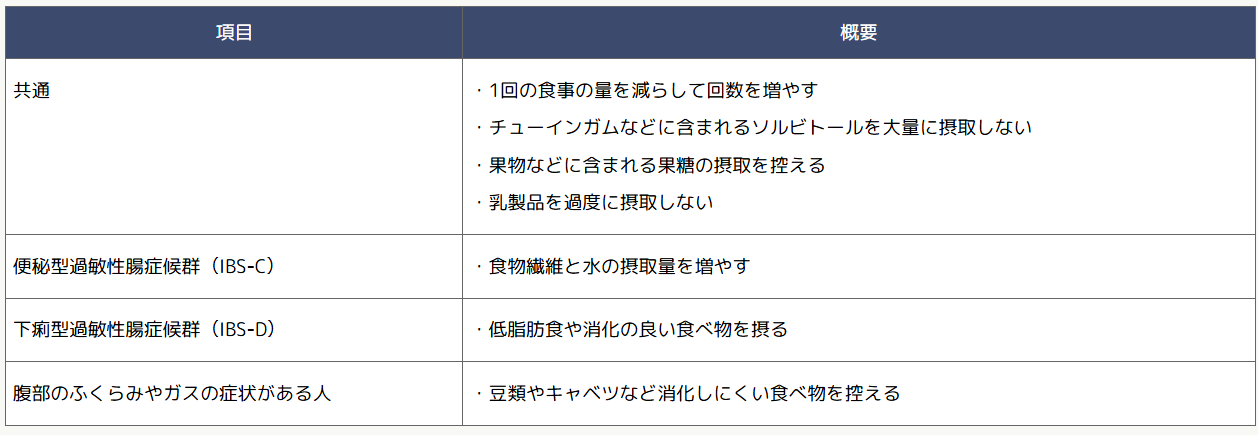
- 過敏性腸症候群の分類や症状別に主に治療に使われる薬

過敏性腸症候群が疑われる症状があれば宮﨑胃腸科内科医院へご相談ください
久留米市で過敏性腸症候群にお悩みの方へ――宮﨑胃腸科内科医院では、消化器病専門医・内視鏡専門医・総合内科専門医が在籍し、地域密着の内科クリニックとして、症状の背景まで丁寧に診ながら一人ひとりに合った治療をご提案します。
消化器内科、胃腸科、内視鏡内科では、主に口から肛門までの消化管(食道・胃・小腸・大腸)、肝臓、胆のう、すい臓の病気を専門に扱っています。まだ原因がよくわからない過敏性腸症候群でも、できるだけ一人ひとりに合った治し方を寄り添って考えることができます。

福岡県久留米市の内科、消化器内科、胃腸科、内視鏡内科なら宮﨑胃腸科内科医院にお任せください。
高血圧、糖尿病、脂質異常症などの生活習慣病の治療をはじめ、胃カメラ(上部内視鏡検査)、ピロリ菌検査、大腸カメラ(下部内視鏡検査)、日帰り大腸ポリープ切除術などを行っております。何か気になる症状などありましたら、いつでもお気軽にご相談ください。
関連コラムはこちら
▶ 眠って受けられる鎮静内視鏡(鎮静カメラ)とは?|久留米市の内視鏡専門医
▶ 大腸カメラ検査前日の食事の注意点を内視鏡専門医が解説|久留米市の胃腸科内科
▶ 大腸カメラと日帰り大腸ポリープ切除の流れを解説|久留米市で安心して受けられる内視鏡治療
監修 宮﨑胃腸科内科医院 副院長:宮﨑 健(みやざき けん)
日本内科学会 総合内科専門医/内科認定医
日本消化器病学会 専門医
日本消化器内視鏡学会 専門医
日本肝臓学会 専門医
📍住所:福岡県久留米市善導寺町飯田901-5
📞電話:0942-47-5800
🔗公式サイト:https://miyazaki-ichoclinic.com/
🔗内視鏡専門サイト:https://endoscope.miyazaki-ichoclinic.com/
🔗公式Instagram(インスタグラム):miyazaki.clinic_kurume









